Kinderen en geneesmiddelen

Door Apr. Nathalie Vanderstraeten, Projectcoördinator bij KOVAG
Eind 2023 organiseerde KOVAG een opleidingsreeks met als thema ‘kinderen en geneesmiddelen’.
Kinderen verschillen aanzienlijk van volwassenen. Op het gebied van farmacotherapie zijn er grote verschillen tussen kinderen en volwassenen, maar ook tussen kinderen onderling, die verband houden met groei en ontwikkeling. Bovendien zijn veel geneesmiddelen niet geregistreerd voor kinderen, waardoor de dosering en toediening een uitdaging vormen.
De officina-apotheker speelt hierin een cruciale rol, zoals benadrukt tijdens de les van 16 november, waarin ziekenhuisapothekers Kevin Van Laethem en Veronique De Smet van het UZ Gent als docenten optraden.
In deze les presenteerden de experten een stappenplan voor klinische validatie van pediatrische voorschriften.
Het volgen van dit stappenplan kan je in de dagelijkse praktijk ondersteunen bij het waarborgen van een veilige en effectieve farmacotherapie bij kinderen.

STAP 1: Identificatie van de pediatrische patiënt & indicatie
De eerste stap in de validatie van een pediatrisch voorschrift is de identificatie van de pediatrische patiënt, nl. het actueel gewicht, de leeftijd en lengte om zo de dosis te kunnen controleren. Daarnaast is het belangrijk om ook de indicatie te achterhalen, aangezien dit ook een invloed kan hebben op de dosering.
Medicatiefouten bij kinderen
In tegenstelling tot bij volwassenen, waar vaak gestandaardiseerde doseringen worden gebruikt, worden geneesmiddelen bij kinderen meestal voorgeschreven op basis van lichaamsgewicht. De kans op doseringsfouten is daardoor groter. Studies1 tonen dat ook aan. De World Health Organization (WHO) definieert deze fouten als vermijdbare incidenten die schade aan de patiënt kunnen toebrengen of tot ongepast geneesmiddelengebruik kunnen leiden. Een nationale studie2 uitgevoerd door Test-aankoop, met gegevens van het Antigifcentrum, toonde aan dat kinderen vatbaar zijn voor medicatiefouten, variërend van verwisseling van leeftijd en gewicht bij het gebruik van doseerpipetten tot het toedienen van geneesmiddelen voor volwassenen aan kinderen.
Het elektronisch voorschrijven heeft positief bijgedragen aan het verminderen van fouten die voorheen ontstonden door onleesbaar handschrift of onduidelijke doseringen. Het FAGG3 waarschuwt wel voor mogelijke nieuwe fouten, zoals selectiefouten in het keuzemenu. Bij kinderen worden ook vaak bereidingen voorgeschreven die niet zijn opgenomen in de software. Extra waakzaamheid is dus aangeraden.
Anderstaligen/Laaggeletterden
Voor het bespreken van de medicatie-inname met anderstalige of laaggeletterde ouders van jonge kinderen zijn er handige tools beschikbaar die je als apotheker kunnen ondersteunen in de communicatie:
- Matchen biedt een app om interactief in gesprek te gaan met anderstalige ouders van jonge kinderen. De app is beschikbaar in 6 talen en combineert tekst met audio en afbeeldingen. Je kan dus alles ook tonen en laten beluisteren.
- Pharos biedt heel wat voorlichtingsmaterialen die gratis te downloaden zijn waarmee je aan de slag kan in de dagelijkse praktijk.
- Op Bijsluiter in beeld kunnen pictogrammen geselecteerd worden over toedieningsvormen, hoe te gebruiken, waar te gebruiken, tijdstip.. . Je kunt de gekozen pictogrammen printen en plakken op de geneesmiddelendoosjes of meegeven aan de patiënt.
Zwangerschap/Borstvoeding
Bij zwangere vrouwen, vrouwen die borstvoeding geven en pasgeborenen is uiteraard ook speciale aandacht vereist. Sensibilisatiecampagnes, zoals die van het FAGG4, onderstrepen de cruciale rol van de apotheker bij het informeren en waarschuwen van zwangere vrouwen en vrouwen die borstvoeding geven. Het registreren van zwangerschap en borstvoeding in patiëntendossiers wordt aangeraden.
STAP 2: Juiste medicatie
Bij kinderen worden geneesmiddelen heel frequent off-label en unlicensed voorgeschreven5,6,7,8. Deze geneesmiddelen werden meestal niet geëvalueerd in pediatrische klinische studies voor de indicatie of de manier van toediening waarvoor ze worden gebruikt. Er is hierdoor duidelijk meer risico op bijwerkingen.
Deze situatie komt voort uit het feit dat bedrijven om ethische en economische redenen vaak terughoudend zijn om studies uit te voeren bij kinderen. Om dit gebrek aan studies en kennis van geneesmiddelengebruik bij kinderen aan te pakken en zo de veiligheid van geneesmiddelen bij kinderen te vergroten, is sinds 2007 de Europese regelgeving, de Paediatric Regulation, 1901/2006/EC, van kracht. Hierbij moeten firma’s voor elk nieuw geneesmiddel, of elke nieuwe indicatie/toedieningsvorm van een bestaand geneesmiddel een plan opstellen om het gebruik bij kinderen te onderzoeken. Dit plan moet goedgekeurd worden door de EMA. In ruil hiervoor krijgt de firma 6 maanden extra exclusiviteit op de markt. Door de Paediatric Regulation is er een lichte stijging in het aantal pediatrische studies.9 De realiteit blijft vandaag echter dat bij kinderen geneesmiddelen zeer frequent off-label gebruikt worden, zeker op neonatologische diensten of afdelingen voor intensieve zorgen.
|
Men spreekt van off-label gebruik wanneer het geneesmiddel wordt gebruikt op een manier die afwijkt van wat in de SKP staat, bijvoorbeeld in een andere dosering, leeftijds- of patiëntengroep, indicatie en/of toedieningsweg dan deze die vergund werden, of bij een patiënt bij wie het geneesmiddel volgens de SKP gecontra-indiceerd is. Unlicensed use betekent dat een geneesmiddel in een andere farmaceutische vorm dan de vergunde wordt gebruikt (bv. na fijnmalen van tabletten tot fijn poeder voor gebruik bij patiënten met slikstoornissen, of verwerken van een specialiteit bestemd voor volwassenen naar een middel voor pediatrisch gebruik). |
Het is cruciaal om bijwerkingen van geneesmiddelen, die niet specifiek geregistreerd zijn voor gebruik bij kinderen, te rapporteren. Dit draagt bij aan het vergroten van kennis over de veiligheid van geneesmiddelengebruik bij kinderen. Bijwerkingen kunnen gemeld worden via het digitale meldformulier van Lareb. Het informeren van ouders en kinderen over de off-label toepassing, is ook belangrijk omdat de informatie in de bijsluiter kan afwijken van het off-label voorschrift.
Als apotheker is het niet altijd mogelijk om na te gaan of het gaat om off-label gebruik bv. als je de indicatie niet kent. Bij twijfel neem je uiteraard het best contact op met de voorschrijvende arts.
STAP 3: Juiste dosis (mg/kg – mg/m2)
Eén van de meest kritieke aspecten bij de toepassing van geneesmiddelen bij kinderen is het bepalen van de juiste dosering. De farmacokinetiek en farmacodynamiek bij baby's, kleine kinderen, kinderen en volwassenen verschilt sterk door groei en ontwikkeling.
Gewoonlijk wordt er bij kinderen gedoseerd in mg per kg lichaamsgewicht. In sommige situaties, bv. bij geneesmiddelen met een nauwe therapeutische toxische marge, wordt gedoseerd per lichaamsoppervlak (m²).
Belangrijke aandachtspunten bij de dosering van geneesmiddelen bij kinderen zijn:
- Het risico op doseer- en rekenfouten is aanzienlijk omdat doseringen bij kinderen vaak moeten worden berekend. Veelvoorkomende fouten zijn onder andere decimale fouten in de dosis, verwisseling van dosis per keer versus dosis per dag en het onder- of overdoseren van (chronische) geneesmiddelen bij kinderen die uit hun dosis gegroeid zijn.
- Over het algemeen dienen kinderdoseringen de volwassen dosering niet te overschrijden.
- Let op dat je bij verschillende beschikbare doseringen de juiste sterkte gebruikt om fouten te voorkomen (bv. Clamoxyl siroop is beschikbaar in 125 mg/5ml en 250 mg/5ml).
- Let op voor afwijkende toedieningsfrequenties, vooral bij jonge kinderen, en pas de dosering overeenkomstig aan.
- Gebruik voor de controle van kinderdoseringen steeds het actuele gewicht van het kind. Indien je dit niet weet, kan je gebruik maken van standaardtabellen die hiervoor beschikbaar zijn op het Kinderformularium. Deze tabellen geven indicaties ten aanzien van lengte, gewicht en lichaamsoppervlak van kinderen van verschillende leeftijden bij normale proporties. Realiseer je wel dat het werkelijke gewicht en of de lengte aanzienlijk kan afwijken van de waarde in de tabel en dat je dit enkel kan gebruiken voor dosiscontrole en niet voor initiële dosisberekening.
- Licht de ouders in om steeds het doseerhulpmiddel te gebruiken dat in de verpakking van het geneesmiddel zit. Als er geen doseerhulpmiddel bij de specialiteit aanwezig is, kan het Enfit-systeem een mogelijkheid zijn voor orale toediening.
Het is belangrijk dat we als apotheker kunnen terugvallen op betrouwbare informatiebronnen. Dit zijn:
- - Kinderformularium
- SKP (Samenvatting van de Kenmerken van het Product online via BCFI)
- Informatorium Medicamentorium: in 2025 organiseert KOVAG hiervan terug een groepsaankoop
- Voor bereidingen: TMF en KNMP Kennisbank (online toegang via CEBAM indien ingeschreven voor IPSA Jaarcyclus)
- FARNIC (naslagwerk van het UZ Gent over geneesmiddelen voor neonaten, beschikbaar op aanvraag bij de dienst Neonatale intensieve zorg van het UZ Gent via secretariaat.nicu@uzgent.be )
- British National Formulary for Children (BNFC) 2023-2024: Dit boek kan met 10 % korting besteld worden via KOVAG
STAP 4: Juiste toedieningsvorm
Eén geschikte toedieningsvorm voor alle kinderen bestaat uiteraard niet, vanwege de grote variabiliteit binnen de pediatrische populatie. De keuze is afhankelijk van meerdere factoren zoals leeftijd, ontwikkeling en voorkeur.
Het European Medicines Agency (EMA) heeft een Reflection paper opgesteld ‘Formulations of choice for the paediatric population’ waarin theoretisch wordt aangegeven wat de meest geschikte doseervorm is per leeftijdscategorie. Als zorgverlener is het belangrijk om met de patiënt en/of de ouders te bespreken welke toedieningsvorm het beste aansluit bij de voorkeur van het kind. Elk kind is verschillend, en het vinden van een passende toedieningsvorm draagt bij aan een succesvolle medicatie-inname.
Vaste vormen
De leeftijd waarop een kind orale medicatie in vaste vorm (tabletten, capsules) in zijn geheel kan doorslikken ligt rond 6 jaar. Tabletten en capsules hebben het voordeel dat de kans op doseerfouten kleiner is dan bij dranken. Wanneer een kind moeite heeft met doorslikken kunnen capsules worden geopend en eventueel worden gemengd met voeding/drank. Voor afwijkende doseringen kunnen capsules gemaakt worden uit commercieel verkrijgbare tabletten.
Enkele tips en aandachtspunten:
- - Niet alle capsules mogen geplet worden, denk maar aan specialiteiten met een vertraagde afgifte. Voor gedetailleerde informatie over de pletbaarheid van vaste orale specialiteiten, kan je de databank Pletmedicatie raadplegen. Hier vind je pletfiches die zijn opgesteld door een groep ziekenhuisapothekers.
- Wees bij het mengen van geneesmiddelen met voeding alert voor interacties. Bij het vermengen met melk moet je alert zijn voor interacties met het aanwezige calcium.
- Om interacties tussen geneesmiddelen en voeding op te zoeken kan gebruik gemaakt worden van de (betalende) tool die hiervoor beschikbaar is op Clinical Pharmacology. Kies bij het mengen bij voorkeur gezonde voeding en drankjes met weinig suiker.
- Het innemen van capsules kan aangeleerd worden aan kinderen. Op Kidzmed is hierover een e-learning beschikbaar voor zorgverleners.
Vloeibare vormen
Vloeibare vormen hebben als voordeel dat de flexibiliteit in doseren groter is, wat belangrijk kan zijn bij complexe op- en afbouwschema's. Aan de andere kant brengt het meten van een exacte dosis uitdagingen met zich mee, omdat dit afhankelijk is van de vaardigheden van ouders, wat dan weer de kans op doseerfouten vergroot. Bij voorkeur worden oplossingen gekozen boven suspensies, vanwege het feit dat oplossingen niet hoeven opgeschud te worden om een correcte dosis te verkrijgen. Bovendien zijn ready-to-use suspensiemedia vaak niet terugbetaald en hebben ze een beperkte houdbaarheid. Bij vloeibare vormen is de smaak van groot belang voor het innemen van het geneesmiddel door het kind.
Het EMA (zie afbeelding hieronder) geeft advies over de smaakaspecten van toedieningsvormen. Ook hier is het uiteraard belangrijk om met de patiënt en ouders te praten.
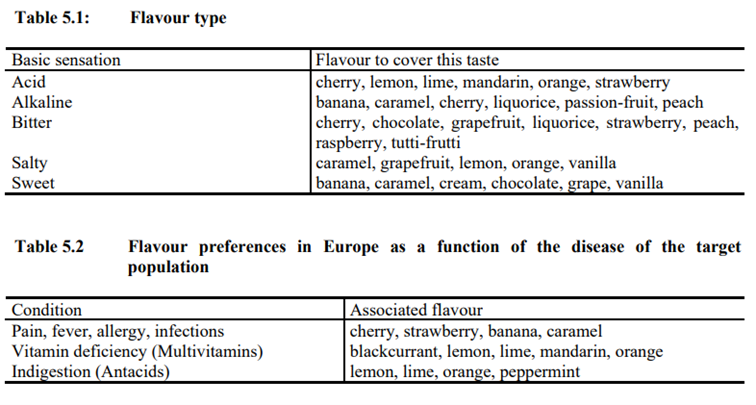
Bron: EMEA Reflection Paper:
Formulations of choice for the paediatric population,
Committee for medicinal products for human use (CHMP), Londen, 28 July 2006
Andere belangrijke aandachtspunten bij vloeibare vormen zijn:
- Bereid enkel suspensies, siropen, of oplossingen die wetenschappelijk onderbouwd zijn. De KNMP biedt hiervan een uitgebreide lijst aan
- Wat betreft het volume worden in het algemeen de volgende maximale volumina per gift aangehouden:
< 5 jaar*: maximaal 5 ml
* voor neonaten is 5ml per dosis vaak nog te veel en wordt gestreefd naar
een volume < 1ml.
> 5 jaar: maximaal 10 ml - Bepaalde hulpstoffen, zoals benzylalcohol, boorzuur, ethanol en propyleenglycol kunnen ernstige bijwerkingen of overgevoeligheidsreacties veroorzaken bij kinderen. Op het Kinderformularium is hier veel informatie over beschikbaar. Ook suikers zoals sacharose die gedurende lange tijd moeten worden ingenomen, kunnen schadelijke effecten hebben, zoals een verhoogd risico op cariës.
- Let op voor fouten bij IV/per os toediening: Om misconnecties te voorkomen kan gebruik gemaakt worden van een specifieke toedieningssysteem zoals bv. Enfit, dat alleen past op enterale systemen. Enterale systemen zijn universeel herkenbaar aan de paarse kleur. Er wordt verwacht dat het gebruik van Enfit in de officina zal toenemen, vooral met de toename van thuisbehandeling met intraveneuze antibiotica (OPAT, Outpatient Parenteral Antimicrobial Therapy).
In bepaalde situaties kan het toedienen van intraveneuze (IV) oplossingen via de orale route een optie zijn. Het gebruik van bestaande specialiteiten is vaak meer aangewezen omdat deze producten grondig zijn geëvalueerd in studies. Hierbij moet wel rekening gehouden worden met de biologische beschikbaarheid, mogelijke toxische hulpstoffen, de pH en de smaak. Het is ook belangrijk om in deze geneesmiddelen expliciet te labelen om te vermijden dat het geneesmiddel toch intraveneus i.p.v. oraal wordt toegediend. De NHS biedt waardevolle inzichten over specifieke IV-medicatie die oraal kan worden toegediend.
STAP 5: En wat met: interacties, dubbelmedicatie, therapietrouw, transmurale zorg
In de vijfde en laatste stap van het zorgproces voor pediatrische patiënten komen nog een aantal bijkomende aandachtspunten aan bod.
Allereerst is het belangrijke om aandacht te hebben voor mogelijke interacties, bv. tussen melk en geneesmiddelen. Extra aandacht is hiervoor nodig gezien de kwetsbaarheid van kinderen. Bijwerkingen zijn bij kinderen moeilijk te traceren gezien de beperkte communicatiemogelijkheden en de indirecte rapportering via de ouders.
Als tweede punt is het belangrijk om waakzaam te zijn voor dubbelmedicatie, vooral bij complexe medicatieschema’s en bij de overgang van het ziekenhuis naar de officina. Om dit te voorkomen is een helder medicatieschema essentieel.
Voor het waarborgen van de therapietrouw is een goede voorlichting van de ouders (en het kind) belangrijk. Het is essentieel om patiënten goed in te lichten over hoe en waarom ze hun medicatie correct moeten innemen. Neem hiervoor als apotheker extra tijd uit. Ondersteunende tools zoals apotheek.nl en Medicines for children bieden begrijpelijke informatie en instructievideo’s over geneesmiddelen die er toe bijdragen dat de geneesmiddelen op de juiste manier gebruikt worden.
Bijzondere aandacht is nodig voor adolescenten, die vaak moeite hebben met therapietrouw, mogelijk gerelateerd aan het verlangen om 'normaal' te zijn. Het gebruik van apps die aansluiten bij hun leefwereld kan een nuttige aanvulling zijn om de therapietrouw te bevorderen.
Tot slot is een goede transmurale samenwerking tussen de eerste en tweede lijn cruciaal, met specifieke aandacht voor een vlotte digitale gegevensdeling. Het project Groene Enveloppe draagt hiertoe bij.
Besluit
De complexiteit van geneesmiddelengebruik bij kinderen vereist een zorgvuldige aanpak. De apotheker speelt een essentiële rol in het instrueren, begeleiden van ouders en patiënten en het waarborgen van een veilige en effectieve farmacotherapie bij kinderen.
Bronnen:
(1) A systematic review on pediatric medication errors by parents or caregivers at home
(Adriana Lopez-Pineda et al; Expert Opin Drug Saf. 2022 Jan)
(2) Medicatiefouren: oorzaken, gevolgen, symptomen en preventie - Testaankoop (test-aankoop.be)
(3) Flash VIG-news: elektronisch voorschrift – nieuwe soorten potentiële medicatiefouten (18/04/2019)
(4) https://www.faggcampagnes.be/nl/een-geneesmiddel-nemen-bij-kinderwens-zwangerschap-borstvoeding
(5) Conroy et al. BMJ 2000; 320:79-82
(6) T Jong et al. Pediatrics 2001; 108:1089-93
(7) Turner et al. Acta Paediatr 1999;88:965-8
(8) Trends in off-label drug use in ambulatory settings: 2006-2015, Divija Hoon et al., Pediatrics 2019